Waarom beeldvorming heel vaak niet bijdraagt bij chronische pijnklachten.
Een hardnekkig misverstand.
Waarom beeldvorming vaak weinig zegt bij chronische pijn:
Een hardnekkig misverstand
Veel mensen met chronische pijn hopen – of verwachten – dat een scan eindelijk duidelijkheid zal geven. Dat er “iets te zien is” dat verklaart waar de pijn vandaan komt, hoe ernstig die is en wat eraan gedaan moet worden. MRI’s, CT-scans en röntgenfoto’s voelen logisch: zien is weten.
Maar precies daar wringt het.
Decennia aan wetenschappelijk onderzoek laten iets anders zien. Structurele afwijkingen op beeldvorming blijken verrassend vaak niet samen te hangen met pijn. Mensen zonder klachten hebben regelmatig duidelijke afwijkingen op scans, terwijl mensen met ernstige pijn soms nauwelijks iets afwijkends laten zien. En zelfs als er wél iets te zien is, zegt dat meestal weinig over hoe veel pijn iemand ervaart of hoe beperkt hij of zij is in het dagelijks leven.
Dat is geen fout van de scanner. Dat is een gevolg van hoe pijn werkelijk werkt.
De paradox: afwijkingen bij mensen zonder pijn

Wat gebeurt er als we pijnvrije mensen scannen?
Onderzoek bij gezonde, pijnvrije mensen laat keer op keer hetzelfde patroon zien: structurele “afwijkingen” zijn eerder regel dan uitzondering.
Bijvoorbeeld de lage rug (‘ lumbale wervelkolom '):
Systematische reviews tonen aan dat degeneratieve veranderingen op MRI extreem vaak voorkomen bij mensen zonder rugpijn. In een grote klinische MRI-serie had slechts 20% van de onderzochte personen een volledig “normale” scan.
Maar liefst 78% had discusdegeneratie of een discusuitstulping, 30% had tekenen van spinale stenose en 22% zenuwwortelcompressie.
Met andere woorden: de meeste bevindingen die we in de spreekkamer “afwijkend” noemen, komen veel voor bij mensen die geen enkele pijn ervaren.
vb: De schouder
Bij schouderpijn zien we iets vergelijkbaars. MRI-afwijkingen komen even vaak voor in de pijnlijke schouder als in de pijnvrije schouder. Ook bij mensen met pijn aan slechts één kant zijn structurele afwijkingen vaak bilateraal aanwezig.
Dat betekent dat deze bevindingen 'een lage specificiteit' hebben: ze zeggen weinig over waar de klachten daadwerkelijk vandaan komen. De afwijkingen zijn afwezig, en geven geen klachten.
Wat betekent dit in de praktijk?
Deze resultaten ondermijnen het idee: 'afwijking moet gelijk zijn aan pijn'.
Als bijna 8 op de 10 pijnvrije mensen discusdegeneratie heeft, hoe zeker kunnen we dan zijn dat een hernia op een scan dé oorzaak is van iemands rugpijn?
Het eerlijke antwoord is: vaak kunnen we dat niet.
Waarom scans zo slecht voorspellen
Dit is misschien de belangrijkste boodschap:
Structurele ernst is geen maat voor pijn.
Meerdere systematische reviews en meta-analyses laten zien dat de ernst van afwijkingen op röntgen- of MRI-onderzoek slecht correleert met:
•pijnintensiteit
•mate van beperking
•toekomstig beloop van klachten
Bij lage rugpijn is de voorspellende waarde van beeldvorming voor klinisch relevante pijn laag. Longitudinale studies tonen bovendien dat de meeste MRI-bevindingen weinig specifiek zijn voor het ontstaan van chronische rugpijn of uitstralende klachten.
Dit patroon is niet uniek voor de rug.
Bijvoorbeeld bij chronische pancreatitis blijkt bijvoorbeeld dat het pijnpatroon en de ernst van pijn grotendeels onafhankelijk zijn van wat er op abdominale beeldvorming te zien is. Zelfs bij duidelijke structurele ziekte is pijn geen betrouwbare afspiegeling van het beeld.
De kernboodschap uit moderne reviews is consistent: beeldvorming toont veel, maar verklaart weinig van wat patiënten daadwerkelijk voelen en ervaren.
Dat is geen toeval – dat is hoe chronische pijn werkt
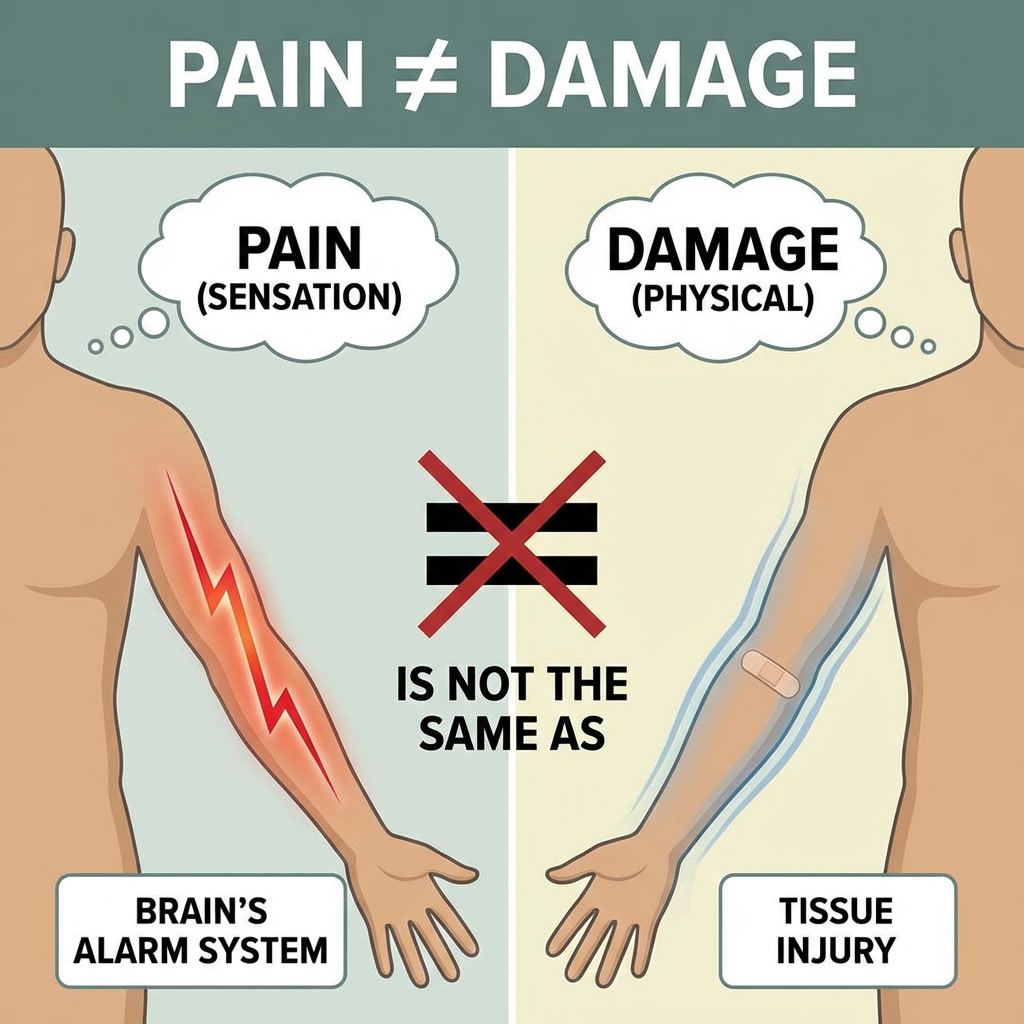
Pijn is geen afdruk van weefselschade
Chronische pijn is geen directe afdruk van wat er in spieren, gewrichten of tussenwervelschijven gebeurt. Het pijnsysteem – met name het centrale zenuwstelsel – speelt een actieve, bepalende rol.
Veranderingen in het zenuwstelsel
Bij chronische pijn zien we aantoonbare functionele en structurele veranderingen in de hersenen en het ruggenmerg. Dit noemen we neuroplasticiteit. Het brein leert, past zich aan en kan pijnsignalen versterken of in stand houden, zelfs wanneer de oorspronkelijke weefselschade beperkt is of al lang genezen.
Een belangrijk mechanisme hierbij is de centrale sensitisatie. Aanhoudende prikkels kunnen het zenuwstelsel gevoeliger maken. Het “volume” van het pijnsysteem staat dan te hoog afgesteld. Het gevolg is pijn die niet meer in verhouding staat tot wat er op een scan te zien is.
De rol van psyche en context
Pijn ontstaat nooit los van de mens die hem ervaart. Factoren zoals:
•angst en depressie
•catastroferende gedachten
•eerdere pijnervaringen
•verwachtingen
•aandacht en focus
kunnen de pijnervaring aanzienlijk versterken.
Ook sociale factoren doen ertoe: werkstress, financiële onzekerheid, sociale steun en culturele ideeën over pijn beïnvloeden hoe het brein pijn interpreteert en verwerkt.
Daarom kunnen twee mensen met exact dezelfde hernia totaal verschillende klachten hebben – van geen pijn tot ernstige beperkingen.
Wat gebeurt er als we scans te serieus nemen?
Dan volgen er helaas geen betere uitkomsten:
Onderzoek laat zien dat bijvoorbeeld routinematige beeldvorming bij chronische, niet-specifieke lage rugpijn:
• geen betere behandelresultaten oplevert (!)
• de zorgkosten verhoogt
• kan leiden tot onnodige stralingsbelasting
• vaker resulteert in behandelingen zonder bewezen voordeel
De medische domino-effecten:
Omdat veel beeldvormingsbevindingen ook bij gezonde mensen voorkomen, ontstaat gemakkelijk een problematische keten:
1. De scan toont een “afwijking”
2. Die afwijking wordt gezien als dé oorzaak van de pijn
3. Er volgen injecties, operaties of andere interventies
4. Het effect blijft uit, omdat de afwijking niet de pijngenerator was
5. Frustratie, onzekerheid en verdere medicalisering volgen
Systematische reviews benadrukken dat veel van deze bevindingen toevallig zijn en slecht voorspellen hoe klachten zich ontwikkelen.
Psychologische schade en het nocebo-effect:
Naast placebo bestaat er ook een nocebo -effect: Dat betekent dat negatieve verwachtingen of overtuigingen ertoe leiden dat iemand daadwerkelijk meer klachten ervaart, zonder dat daar een directe lichamelijke oorzaak voor aan te wijzen is.
Hoewel harde cijfers beperkt zijn, is er toenemende aandacht voor het labeling-effect. Een scanverslag kan onbedoeld angst en verwachtingen oproepen:
•“Mijn rug is beschadigd”
• Er is iets stuk
• Mijn rug en mijn knieen zijn versleten
•“Ik moet voorzichtig zijn”
•“Bewegen is gevaarlijk”
Dit kan leiden tot vermijdingsgedrag, bewegingsangst en een versterkte pijnervaring. De focus verschuift van actief herstel naar passief wachten op medische oplossingen.

Wat beeldvorming wel en niet kan
Wat beeldvorming wél en níet kan
Wanneer beeldvorming wél zinvol is:
Beeldvorming heeft absoluut waarde bij:
•verdenking op fracturen, tumoren of infecties
•ernstige of progressieve neurologische uitval
•systemische alarmsignalen zoals koorts of onverklaard gewichtsverlies
•specifieke chirurgische vraagstellingen
In deze situaties kan beeldvorming cruciale informatie leveren.
Wat beeldvorming niet betrouwbaar kan:
•De ernst van pijn of beperking voorspellen
•Onderscheid maken tussen toevallige en symptomatische bevindingen
•Betrouwbaar voorspellen welke behandeling zal werken
In veel gevallen zijn psychosociale factoren betere voorspellers van herstel dan wat er op een scan te zien is.
Samengevat :
De Paradox:
Bewijs laat zien dat een hele hoop mensen (78% disc degeneration, 30% spinal stenosis in asymptomatic individuals) geen pijnklachten hebben. Structurele afwijkingen zijn normaal en wijd verbreid. Zeker op leeftijd. Onze rug was niet gemaakt om rechtop te lopen.
Er is een zwakke correlatie tussen wat je ziet op de scan en de mate van pijn.
Mechanismen: Chronische pijn wordt voral bepaald door het zenuwstelsel en context.
Klinische Gevolgen: Overgebruik van beeldvorming kan meer kwaad dan goed doen.

